Los implantes en personas mayores son una realidad y una necesidad.
El aumento de la esperanza de vida hace que cada vez tengamos pacientes más mayores en nuestra consulta. Gracias a los avances médicos cada vez vivimos más tiempo y debemos procurar no sólo mejorar la cantidad, sino también la calidad. Y es en esta calidad de vida es donde entramos nosotros.
Es indudable que una buena dentadura es básica para poder disfrutar de los últimos años.
Al contrario de lo que se pueda pensar, cuanto mayor sea una persona más importante es poder masticar en condiciones.
Aspecto fisiológico o funcional
Desde el punto de vista fisiológico para alimentarnos correctamente necesitamos poder procesar bien la comida y así entre otras cosas evitar problemas digestivos. Recordemos que la digestión empieza por la boca. Una buena masticación es primordial, muchas personas tragan trozos demasiado grandes porque no pueden triturarlos con el peligro añadido del atragantamiento.
Aspecto psicológico
A parte del aspecto fisiológico no debemos olvidar el psicológico. Es importante sentirse seguro con los dientes, que no se mueva la prótesis, que sea efectiva para triturar, etc. Muchas personas nos confiesan que ya no se ríen como antes porque no se sienten seguros o no se gustan con sus dientes.
Aspecto estético
Por último, el aspecto estético también es importante. La falta de dientes (el perfil de bruja, cóncavo y la perdida de altura) envejece mucho el aspecto.
Debemos tener en cuenta que los dientes son los únicos órganos del organismo que no se regeneran. Vamos cambiando la piel, el pelo, los huesos, los músculos etc. pero no los dientes definitivos. Desde que salen de los 6 a lo 18 años los sometemos a un continuo desgaste.
La masticación, el rechinamiento de dientes, las caries y los problemas de encías, puede provocar que acabemos perdiendo una o más piezas con el paso de los años.
La mejora en la higiene y cuidado dental y acudir al dentista para revisiones periódicas ha mejorado mucho la durabilidad de nuestras dentaduras.
Lo primero importante es mantener la dentición natural todo lo que se pueda .En caso de que se pierda debe reemplazarse para mantener la función.
¿Cuántos implantes se deben poner en una persona mayor?
Naturalmente dependerá de cada caso, pero en personas de edad avanzada somos del parecer de que menos es más. Cuando se ha llevado una dentadura completa muchos años y debido a la reabsorción ósea las prótesis ya no son estables . A pesar de la utilización de productos adhesivos como almohadillas o cremas no funcionan.
La dentadura inferior suele ser la más problemática. La lengua y las mejillas hacen que la prótesis sea inestable y impida la correcta masticación.
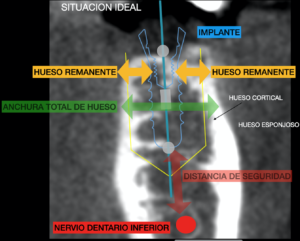
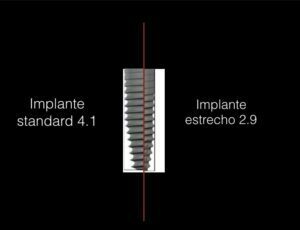
Normalmente con 2 implantes en la zona anterior es suficiente para estabilizar la dentadura y poder comer sin problemas.

En la parte superior se necesitan más implantes. Normalmente 4 es suficiente para poder llevar una prótesis sin paladar. No se mueve durante la masticación y da un aspecto agradable ante la sociedad.
Es importante señalar que este tipo de prótesis deben apoyarse en la encía y tener une buena adaptación. Con la doble finalidad de repartir las fuerzas entre los implantes y la encía para no producir sobrecarga mecánica de las fijaciones. Debe adaptarse perfectamente para obtener un buen sellado. Esto evitará que los restos alimentarios se cuelen por debajo de a prótesis.
Limitaciones por edad por enfermedades asociadas
El paso de los años hace que nuestro organismo se vaya deteriorando. Algunas funciones dejan de actuar adecuadamente por lo que van apareciendo enfermedades que son típicas del envejecimiento. Gracias a los avances médicos somos capaces de compensar las posibles deficiencias que vayan apareciendo. De ese modo poder llevar una vida normal. Todos sabemos que a medida que nos vamos haciendo mayores van apareciendo enfermedades crónicas. Ya no nos van a dejar y que deberemos convivir con ellas. Seguramente tendremos que medicarnos de por vida. Ello NO debe ser impedimento para que podamos llevar a cabo aquellos procedimientos que nos mejoren nuestra calidad de vida.
Entre dichas enfermedades por su frecuencia nos gustaría destacar la diabetes, la hipertensión y las enfermedades cardiovasculares.
Implantes y diabetes:
La diabetes o «azúcar en la sangre»es una enfermedad crónica se caracteriza por la alteración del metabolismo de la glucosa. La hormona que regula la entrada a las células de la glucosa tomada por la ingesta es la insulina, que es producida por el páncreas.
Cuando dicha hormona no se produce de forma correcta debe ser administrada de forma externa. Si no la glucosa se acumula en la sangre y no entra en las células de forma correcta.
La glucosa es el principal nutriente de nuestras células!!!
Hay dos tipos de diabetes
Diabetes congénita o tipo 1.
Es menos frecuente pero potencialmente más grave. Aparece en niños y siempre debe ser tratada con insulina. El correcto mantenimiento de los niveles de glucosa en sangre es de vital importancia para el pronóstico de la enfermedad.
Diabetes adquirida o tipo2 (es la más frecuente y de la que hablaremos en este apartado).
Se da en adultos y muchas veces es descubierta de forma casual en una revisión o analítica, de ahí la importancia de dichos controles. La triada de las 3 «P» Polidipsia (mucha sed),Poliuria (orinar muy frecuentemente) y Pérdida de peso nos deben hacer sospechar.
Su tratamiento dependerá de los niveles de glucosa en sangre.
A veces es suficiente con la dieta o antidiabéticos orales ADO para el control de la glicemia.
Cuando no hay un buen control aumenta el riesgo de infecciones, empeora la cicatrización y empeora el pronóstico a medio/largo plazo de cualquier procedimiento.
Sea cual sea el origen es imprescindible un adecuado control de los niveles de glucosa para poder colocar implantes.Un diabético controlado es un paciente como cualquier otro.
En todos los casos es fundamental que el paciente esté controlado. Hay que hacer una buena historia clínica y si hace falta nos ponemos en contacto con su médico de cabecera o especialista que lo controle.
Implantes e hipertensión
La tensión arterial o «presión»como vulgarmente es conocida no es más de un indicador de cómo funciona nuestro sistema cardiovascular. Nos daría la idea de la fuerza con la que el corazón bombea la sangre y la presión que ejerce sobre los vasos sanguíneos. Dependerá pues de varios factores y cuando no es correcta debe investigarse cuál es la causa y tratarla. Es fácilmente medible. Si no se encuentra en los límites normales (120 mm y 80 mm de hg ) pueden producir alteraciones en nuestro organismo. Dichas complicaciones pueden ser graves. Así pues es importante saber si nuestros pacientes se hayan bien controlados para poder actuar con tranquilidad.

Tensiómetro digital
Puede ser aconsejable tomar la presión en el sillón previo a empezar el procedimiento. Hay que crear un clima lo más relajado posible y una relación de confianza. Es bien sabido que el miedo y la ansiedad aumenta mucho la presión arterial. Debe haber un buen control del dolor y elegir la anestesia adecuada, evitando la inyección intravascular.
Será el buen manejo de todos los factores el que nos dará una situación ideal
Limitaciones por edad por interacciones medicamentosas
Insistimos en la importancia de la buena anamnesis (interrogatorio médico). Sin duda hay 2 grandes grupos que nos afectan cuando queremos poner implantes en personas de edad avanzada:
-Medicación que influye en la coagulación.
La coagulación de la sangre es un proceso del organismo que actúa cuando hay una herida. Es imprescindible para la correcta reparación de la zona.
Cuando existen alteraciones del ritmo cardiaco o en pacientes portadores de prótesis se dan este tipo de medicamentos para evitar que se puedan formar coágulos en la sangre. Dichos coágulos comportan el peligro de taponamientos de vasos que se traducen en ictus e infartos principalmente.
En este grupo incluiremos todos aquellos medicamentos que influyen en dicho proceso. Va desde los derivados de la ASPIRINA o acido acetil salicílico AAS (propiamente llamados antiagregantes) hasta los del tipo SINTROM (anticoagulantes).
La pauta a seguir, siempre dictada por el medico de cabecera, suele ser suspender la AAS unos días antes. En el caso del SINTROM dependerá de cada caso, pero es importante estar en el margen de seguridad que suele estar entre 2 y 4. Debe medirse siempre justo antes de la intervención y tiene vigencia durante una semana.

Existe un nuevo grupo de antitrombóticos que viene a substituir al SINTROM y que son principalmente PRADAXA ,XARELTO ,ELIQUIS y LIXIANA. Tienen la ventaja que su margen terapéutico de seguridad es mayor, no necesitan de tantos controles periódicos. En la gran mayoría de los casos no necesitan ser suprimidos previamente a la intervención. El principal inconveniente es su mayor precio.
–Medicación para la osteoporosis. BIFOSFONATOS
La osteoporosis es una enfermedad que se caracteriza por la progresiva desmineralización de los huesos. Se da especialmente los largos como el fémur con el consiguiente aumento de la fragilidad y por tanto la mayor predisposición a fracturas. La llamada de «cadera» es la rotura de la cabeza del fémur. Es muy frecuente en personas mayores, especialmente en el caso de caídas.
Es mucho más frecuente en mujeres después de la menopausia. Para evitarlo en los últimos años se ha introducido el uso de los medicamentos del grupo de los BIFOSFONATOS. Los más conocidos son FOSAMAX,ACTONEL,ZONIVA, RECLAST Y ZOMETA. Los dos últimos son de administración intravenosa por lo que suelen ser hospitalarios.
El mecanismo de acción, es decir la forma de actuar es disminuyendo la reabsorción ósea. Pero lo que funciona bien para evitar la osteoporosis o las metástasis óseas no es adecuado cuando se trata de una extracción o un implante.
Puede producir lo que conocemos como OSTEONECROSIS. Es una complicación rara pero a tener en cuenta. Se caracteriza por la NO curación de las heridas producidas en el hueso por extracciones aunque sean simples o cualquier cirugía ósea como los implantes. Se aconseja suprimir la toma del medicamento por lo menos 3 meses antes de la intervención. No debe reanudarlo hasta la curación total de la zona.